Jalkapöydän rasitusmurtuma eli metatarsaalin murtuma on tavallinen vamma. Luiden sijainti kovien vääntövoimien alla, altistaa ne rasitusmurtumille. Jalkapöydän kipuun kannattaakin reagoida ajoissa.
- Joskus liian pitkä lenkki voi riittää aiheuttamaan murtuman
- Liikkuminen kovalla ja epätasaisella alustalla (mukulat) altistaa
- Tavallisimmin murtuu 2. tai 3. jalkapöydänluu
- Ei näy alkuvaiheessa röntgenissä. MRI paras
- Hoitona varauksen keventäminen
- Fokusoitu ESWT -hoito auttaa, mikäli ei meinaa parantua
- Leikataan hyvin harvoin, poislukien 5. jalkapöydän luun Jonesin murtuma
Mikä on jalkapöydän rasitusmurtuma?
Jalkapöydänluut eli metatarsaalit sijaitsevat varpaiden ja jalkapöydän kohdalla ja ovat ylivoimaisesti yleisin rasitusmurtuman sijainti jalkaterässä. Tyypillisimmin murtuma kehittyy toiseen tai kolmanteen jalkapöydänluuhun, mutta myös IV ja V metatarsaalit (Jonesin murtuma) ovat melko tavallisia. Vaiva tunnetaan perinteisesti lääketieteessä myös ”marssimurtumana”, sillä se iskee usein armeijan alokkaille, kestävyysjuoksijoille tai henkilöille, jotka lisäävät kävely- ja seisomakuormitusta äkillisesti (esim. uusi työ tai aktiivinen kaupunkiloma voi hyvin riittää aiheuttamaan rasitusmurtuman).
Keskimmäiset jalkapöydänluut kantavat askeleen ponnistusvaiheessa (toe-off) valtavan kuorman. Jos jalan biomekaniikassa on puutteita (esim. ylipronaatio, jäykkä isovarpaan tyvinivel tai lyhyt akillesjänne), kuormitus siirtyy suhteettomasti 2. ja 3. metatarsaalin varsiosaan (diafyysiin), mikä ylittää lopulta luun biologisen korjauskyvyn. Myös tavanomaista pidempi II (tai III) jalkapöydänluu altistaa rasitusmuutoksille. Tämä on usein nähtävissä ihan suoraan siitä, että esimerkiksi II -varvas on pidempi kuin viereinen isovarvas. Tila voidaan vahvistaa seisten otetulla (kuormitettu) röntgenkuvalla ja tietyissä tapauksissa näiden pitkien jalkapöydänluiden lyhennys on tarpeen (Suomessa yksi tavallinen leikkaustekniikka on ns. Weilin osteotomia).
Miksi kipua ei saa sivuuttaa?
Vaikka 2.–4. jalkapöydän luiden rasitusmurtumat ovat yleensä ns. matalan riskin murtumia, niiden hoitamatta jättäminen voi johtaa vakaviin biomekaanisiin ongelmiin. Jos juoksua tai raskasta kävelyä jatketaan ”kivun läpi”, hiusmurtuma voi edetä täydelliseksi, dislokoituneeksi (huonoasentoinen) murtumaksi. Rasitusmurtumien luokittelusta ja paljosta muusta voit lukea täältä.
Jos ohitat kivun hammasta purren, jalkapöydän luu voi luutua virheasentoon (esim. lyhentyä tai taipua alaspäin) tai jäädä kokonaan luutumatta (pseudoartroosi). Tämä muuttaa koko jalkaterän painopistettä pysyvästi, mikä johtaa viereisten jalkapöydän luiden ylikuormittumiseen (metatarsalgia) ja krooniseen päkiäkipuun, jonka korjaaminen jälkikäteen on kirurgisesti välillä haastavaa. Suurentuneet paineolosuhteet päkiässä siirtävät myös päkiän rasvapatjaa varpaiden suuntaan, jolloin jalkapöydänluiden pyöreät päät usein tuntuvat hyvin selvinä lähes suoraan ihon alla jalkapohjan puolelta tunnusteltaessa.
Jalan rasvapatjojen rooli
Jalassa on anatomisesti kaksi merkittävää rasvapatjaa (fat pad) vaientamassa iskutusta. Metatarsalgiassa jalkapöydänluiden alla oleva rasvapatja siirtyy eteenpäin kohti varpaita, jolloin jalkapöydänluut altistuvat suurille mekaanisille voimille joka askeleella. Tilaa voidaan hoitaa esimerkiksi päkiäpehmusteilla ( metatarsal pad), jotka siirtävät kuormituspistettä takaisin kohti normaalimpaa sijaintia. Kirurgisesti vaivaan voidaan puuttua lyhentämällä pisimpiä jalkapöydänluita niin, että painepisteet jakautuvat tasaisemmin muiden metatarsaalien kanssa. Harvoin voidaan siirtyneen rasvapatjan tilalle siirtää kantasolurikas rasvakertymä, mikä on potilaalta itse kerätty toimenpiteen yhteydessä.
Murtuma syntyy lähes aina ns. pars interarticularis -alueelle. Tämä on nikamakaaren heikoin kohta, johon kohdistuu valtava mekaaninen rasitus silloin, kun selkää taivutetaan toistuvasti voimakkaasti taaksepäin (ekstensio) ja samanaikaisesti kierretään (rotaatio). Tämä on tyypillinen liikerata esimerkiksi voimistelussa, taitoluistelussa, jalkapallossa, jääkiekossa ja tenniksen syötössä. Kuten alaraajoissakin, vaiva alkaa luun sisäisenä turvotuksena (luuödeema, esiaste) ja etenee rasituksen jatkuessa varsinaiseksi luun kuorikerroksen (cortex) murtumaksi.
Jalan rasitusmurtuman oireet ja erotusdiagnostiikka
Toisin kuin äkillinen luunmurtuma, metatarsaaliluun rasitusmurtuma kehittyy vähitellen mikrotason vaurioiden kasautuessa kerta toisensa perään.
Paikallinen kipu: Kipu tuntuu tarkasti yhden jalkapöydänluun kohdalla (jalkapöydän päällä), ja se pahenee selvästi kävellessä ja erityisesti päkiältä ponnistaessa.
Turvotus: Jalkapöydän päälle, murtuma-alueen ympärille, kehittyy usein paikallinen, aristava turvotus (”patti”).
Päkiän rasvapatja voi siirtyä tai olla siirtymättä kohti varpaita, tämän toteaminen on lähinnä tulevaisuutta ajatellen oleellista, kun hoitolinjoja mietitään (tarve päkiäpehmusteille / metatarsal pad:lle tai muulle ortoosille mietitään aina tapauskohtaisesti).
Oireiden paheneminen: Aluksi kipu tuntuu vain pitkän lenkin tai työpäivän päätteeksi. Jos kuormitusta jatketaan, kipu muuttuu jatkuvaksi ja alkaa haitata normaalia arkiaskellusta.
Jalkapohjien puolelle tulevat geelipehmusteet voivat vähentää merkittävästi jalkapöydänluihin kohdistuvaa painetta (varsinkin II ja III metatarsaali). Pehmustetta hankkiessa täytyy varmistaa siitä, että pohjallinen tulee oikeaan kohtaan, koska väärin asetettuna voi tilanne pahentua (liian eteen pisimpien jalkapöydänluiden “pallojen” eli MTP II / III -nivelten kohdalle laitettu tuki voi pahentaa oireistoa!). Hankinnassa kannattaa konsultoida jalkakirurgia, alaraajafysioterapeuttia, AMK jalkaterapeuttia tai aiheeseen perehtynyttä osteopaattia.
Erotusdiagnostiikka: Rasitusmurtuma vs. muut päkiäkivut. Päkiän alueen kipu voi johtua myös hermopinteestä, kuten mortonin neuroomasta tai varpaiden tyvinivelen vauriosta. Rasitusmurtumassa kipu tuntuu enemmän jalkapöydän päällä itse luuta painaessa, kun taas hermopinnekipu on usein sähköiskumaista ja tuntuu päkiän pohjassa säteillen usein varpaiden vastinpinnoille. On myös elintärkeää erottaa 2.–4. luiden matalan riskin murtumat ulkosyrjällä sijaitsevasta korkean riskin 5. jalkapöydän luun murtumasta, koska hoito on täysin erilainen (Jonesin murtuma).
Tutkimukset ja diagnostiikka
Kliininen tutkimus: Jalkakirurgi tunnustelee jalkapöydänluut ja rakenteet. Rasitusmurtumakohdassa on selkeä, usein hyppäyttävä paikallinen arkuus.
Röntgen: Alkuvaiheessa (1–3 viikkoa oireiden alusta) röntgenkuva on usein täysin normaali. Vasta luun alkaessa korjata itseään, röntgenkuvaan ilmestyy näkyvä uudisluu (kallus). Mikäli paraneminen ei etene, ei röntgen usein näytä rasitusmurtumaa edes viikkojen jälkeen.
Magneettikuvaus (MRI): Ylivoimaisesti tarkin ja herkin tutkimus. MRI paljastaa luuödeeman (luun sisäisen turvotuksen) jo ennen varsinaisen murtumalinjan syntymistä, jolloin hoito voidaan aloittaa varhain. Varhain todetuissa rasitusmurtuman esiasteissa riittää usein muutaman viikon kovemman kuormituksen välttäminen ja tukevat jalkineet, kun taas huonosti parantuva korkean riskin metatarsaali V. tyven murtuma voi vaatia viikoiksi kepit + walker-ortoosin.
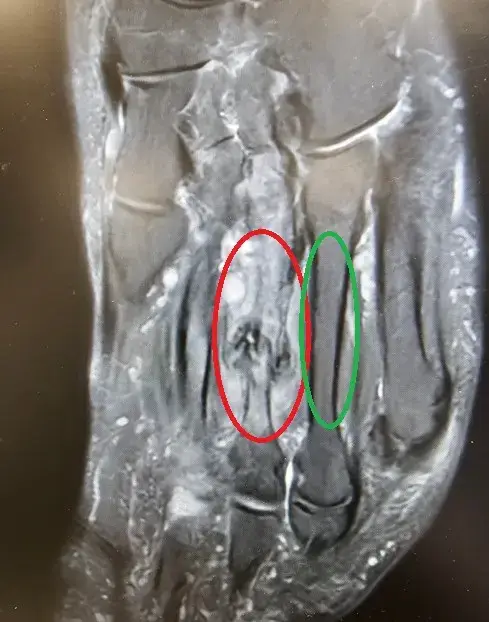
Hoitolinjat – Jalkapöydän rasitusmurtuman hoito
2.–4. jalkapöydän luiden rasitusmurtumat luokitellaan lähes aina matalan riskin murtumiksi. Nämä jalan rasitusmurtumat paranevat yleensä erinomaisesti ilman leikkausta, kunhan luulle annetaan työrauha rakentaa kestävä kallus (uudisluu) vauriokohtaan. Hoito perustuu aina vamman vaikeusasteeseen. Isovarpaan eli I. jalkapöydänluun rasitusmurtuma on hyvin harvinainen, sen hoitolinjat muistuttavat Jonesin murtuman hoitolinjaa (walker-ortroosi, kepit) ja on huomattavasti vaativampaa.
1. Konservatiivinen hoito (Kuormituksen säätely ja tuenta)
Ensilinjan hoitona on murtuma-alueen mekaanisen iskutuksen ja taivutuksen pysäyttäminen.
Varhaisen vaiheen stressireaktioissa hoidoksi voi riittää pelkkä jäykkäpohjainen kenkä ja juoksutauko 4–6 viikon ajaksi.
Jos murtuma on selvästi kivulias arjessa, jalka tuetaan jäykällä Walker-ortoosilla (saapasortoosi), joka poistaa päkiältä ponnistuksen kokonaan. Jalkaan saa yleensä varata painoa kivun sallimissa rajoissa, eli täyttä kyynärsauvakävelyä vaaditaan harvoin. Tästä poikkeuksen tekevät välillä I. ja 5. jalkapöydänluiden rasitusmurtumat. Yksilöllinen hoitosuunnitelma on kaiken hyvän hoidon perusta tässäkin.
2. Fokusoitu paineaaltohoito (F-ESWT)
Vaikka metatarsaalimurtumat paranevat luonnostaan hyvin, urheilijoiden ja aktiiviliikkujien kohdalla luutumista voidaan nopeuttaa turvallisesti klinikallamme annettavalla F-ESWT -hoidolla.
Suurienerginen F-ESWT stimuloi paikallista verenkiertoa, aktivoi osteoblasteja (luuta rakentavia soluja) ja edistää uudisluun (kalluksen) muodostumista. Se lyhentää usein walker-ortoosin käyttöaikaa ja on erityisen tehokas, jos murtuman paraneminen vaikuttaa viivästyneen (delayed union) tai on jäänyt kokonaan luutumatta (nonunion).
Hoidon ainoat haittapuolet ovat hoidossa lyhyitä hetkiä tuntuva kipu sekä hoidon tuomat lisäkustannukset. F-ESWT ei toisinsanoen ole rutiinihoitoa metatarsaalien rasitusmurtumien hoidossa vaan hoito suunnitellaan aina yksilölliset tarpeet huomioiden.
Lisätietoa fokusoidusta, suurienergisestä paineaaltohoidosta voit lukea täältä.
3. Kirurginen hoito
Kirurginen hoito on 2.–4. jalkapöydänluiden rasitusmurtumissa erittäin harvinaista. Sitä harkitaan käytännössä vain jos:
Murtuma on pidempään jatkuneen rasituksen vuoksi katkennut kokonaan ja siirtynyt merkittävään virheasentoon, joka uhkaa koko jalkaterän biomekaniikkaa.
Kyseessä on kroonistunut luutumaton murtuma, joka ei parane huolellisesta immobilisaatiosta ja F-ESWT-hoidosta huolimatta 6-12kk ajassa. Virallinen raja nonunionille on 9 kk, mutta mikäli edellisen 3kk aikana ei näy mitään paranemismerkkejä, niin voi käytännön lääketieteessä jo puhua luutomattomasta murtumasta.
Kyseessä on traumaattinen, pirstaleinen ja huonoasentoinen murtuma tai usean jalkapöydälnuun murtuma, mikä on pirstaleinen ja dislokoitunut. Yksittäisissä murtumissa viereiset ehjät luut muodostavat sisäisen “kipsin” murtumille, mikä on yksi syy niiden hyvällä ennusteelle hyvin yksinkertaisin hoidoin.
Leikkauksessa luu tuetaan yleensä pienellä titaanilevyllä ja ruuveilla. Toipuminen vaatii useiden viikkojen varauskiellon tai ns. kantakegän (Pirka-kenkä) käyttämisen, jolloin jalalle voi vapaasti varata kengän kanssa, koska paine tulee kantaseudulle päkiän sijasta. Kenkää käytetään yleensä 4-6 viikkoa.
Usein kysytyt kysymykset (FAQ)
Eroaako tämä pikkuvarpaan jalkapöydänluun tyven (5. metatarsaalin) murtumasta?
Kyllä, ero on valtava. Keskimmäiset (2.–4.) jalkapöydänluut ovat matalan riskin murtumia, joiden verenkierto on hyvä ja ne paranevat usein helposti. 5. jalkapöydäluun tyven rasitusmurtuma tai ns. Jonesin murtuma sijaitsee alueella, jossa on huono verenkierto ja suuri vääntörasitus joka askeleella. Se vaatii usein leikkaushoitoa tai suurienergistä F-ESWT -hoitoa tai vähintään erittäin pitkän tuennan. Siksi tarkka diagnoosi on tärkeä.
Milloin voin palata juoksuun rasitusmurtuman jälkeen?
Matalan riskin metatarsaalimurtuman luutuminen kestää tyypillisesti 4–8 viikkoa. Paluu juoksuun (Return-To-Play) tapahtuu asteittain vasta, kun luu on täysin kivuton arkikävelyssä ja yhdellä jalalla päkiälle noustessa, ja röntgenkuva tai kliininen tutkimus vahvistaa vankan kalluksen muodostumisen. Oikeaoppinen alaraajafysioterapia nopeuttaa ja turvaa paluuta.
Voiko kenkävalinnalla estää rasitusmurtuman uusiutumisen?
Kyllä. Yleisesti voi sanoa, että jäykkäpohjainen kenkä voi vähentää päkiän alueen mekaanista taipumista ja siten pienentää metatarsaaliluiden kuormitusta. Jos rasitusmurtuman taustalla on jalan rakenteellinen ongelma, asiantuntevan jalkaterapeutin tai osteopaatin tekemät yksilölliset tukipohjalliset voivat korjata paineen jakautumista jalkapöydällä pysyvästi.
Kuinka tavallinen on jalan rasitusmurtuma?
Jalan rasitusmurtuma voi tarkoittaa murtumaa useassakin eri luussa. Tavallisimpia murtumia ovat jalkapöydän luun eli metatarsaalien rasitusmurtumat, mitkä onneksi ovat hoidollisesti melko suoraviivaisia ja paranevat usein hyvin jo yksinkertaisella hoidolla (kuormituksen keventäminen). Rasitusmurtumat muissa jalan luissa ovat myös tavallisia. Varsinkin urheilijoilla ja varusmiehillä näitä tavataan tämän tästä. Urheilulajeista iskuttavat lajit kuten juoksu ja jalkapallo kovalla alustalla altistavat rasitusmurtumille.
Lähteet
Chuckpaiwong B, et al. ’Second metatarsal stress fracture in sport: comparative risk factors between proximal and non-proximal locations’. Br J Sports Med, 2007.
Shindle MK, et al. ’Stress fractures about the tibia, fibula, and foot in sports’. Clin Sports Med, 2012.
Hatch RL, et al. ’Diagnosis and management of metatarsal fractures’. Am Fam Physician, 2007.
Pegrum J, et al. ’Diagnosis and management of bone stress injuries of the lower limb in athletes’. BMJ, 2012.
Tenforde AS, et al. ’Evaluating the relationship of calcium and vitamin D in the prevention of stress fracture injuries in the young athlete: a review of the literature’. PM R, 2010.
